 W dzisiejszych czasach ponad 80% z nas odczuje silny ból kręgosłupa przynajmniej raz w życiu. Bóle kręgosłupa są po przeziębieniu najczęstsza przyczyną zwolnień lekarskich. Koszt związany z bólami kręgosłupa w USA szacuje się na dziesiątki miliardów dolarów rocznie. Pomiędzy 1998 a 2008 rokiem liczba operacji kręgosłupa w USA wzrosła trzy krotnie i obecnie przekracza milion operacji rocznie. Leczenie chirurgiczne przez wielu lekarzy oraz pacjentów uznawane jest za najskuteczniejszą formę leczenia. Jednak liczne badania naukowe zaprzeczają temu twierdzeniu. Spójrzmy czy warto poddać się operacji kręgosłupa.
W dzisiejszych czasach ponad 80% z nas odczuje silny ból kręgosłupa przynajmniej raz w życiu. Bóle kręgosłupa są po przeziębieniu najczęstsza przyczyną zwolnień lekarskich. Koszt związany z bólami kręgosłupa w USA szacuje się na dziesiątki miliardów dolarów rocznie. Pomiędzy 1998 a 2008 rokiem liczba operacji kręgosłupa w USA wzrosła trzy krotnie i obecnie przekracza milion operacji rocznie. Leczenie chirurgiczne przez wielu lekarzy oraz pacjentów uznawane jest za najskuteczniejszą formę leczenia. Jednak liczne badania naukowe zaprzeczają temu twierdzeniu. Spójrzmy czy warto poddać się operacji kręgosłupa.
Operacje kręgosłupa mają za zadanie odbarczyć uciskany korzeń nerwowy i/lub ustabilizować niestabilny staw. Te zabiegi powinny zmniejszyć podrażnienie struktur anatomicznych kręgosłupa i tym samym wyleczyć dolegliwości bólowe. W rzeczywistości wyglada to jednak inaczej.
Powstawanie bólu, w tym bólu kręgosłupa to bardzo skomplikowany proces i często jest niezależny od stopnia uszkodzenia struktury anatomicznej (np. dysku międzykręgowego). Więcej o powstawaniu bólu możesz przeczytać tutaj.
Jak pokazują badania naukowe ( nie tylko amerykańskich naukowców ), 20% dwudziestolatków i aż 40% osiemdziesięciolatków ma protruzję dysku międzykręgowego i nie odczuwa dolegliwości bólowych kręgosłupa. Blisko 50% dwudziestolatków i 96% osiemdziesięciolatków ma zmiany zwyrodnieniowe kręgosłupa i nie odczuwa dolegliwości bólowych! Można zatem wywnioskować, że sama zmiana strukturalna nie jest przyczyną powstawania bólu.
Czynnikiem który najbardziej wpływa na odczuwanie bólu jest nasz stan emocjonalny i sytuacja społeczna. Osoby cierpiące na przewlekły stres czy depresję cześciej, dłużej i mocniej odczuwają ból niż osoby mniej obciążone psychicznie.
2. Operacje chirurgiczne nie leczą przyczyny powstania schorzenia.
Chirurdzy uważają, że usunięcie przepukliny dysku międzykręgowego czy stabilizacja niestabilnych kręgów rozwiąże problem. Niestety zdają się zapominać, że powstanie przepukliny czy niestabilności zazwyczaj związane jest z dysfunkcją innych stawów. W swoim gabinecie niezwykle często diagnozuję u pacjentów ograniczenie ruchomości w odcinku piersiowym kręgosłupa czy chociażby w stawach biodrowych. Te ograniczenia powodują nadmiar ruchomości w odcinku lędźwiowym co prowadzi do przeciążenia dysków międzykręgowych i innych struktur anatomicznych. A to z kolei może wywoływać dolegliwości bólowe. Chirurdzy zdają się całkowicie pomijać rolę struktur mięśniowo- powięziowych i układu nerwowego w powstawaniu bólu.
Dlatego samo usunięcie czy stabilizacja uszkodzonej struktury może być co najwyżej początkiem bardziej kompleksowego leczenia zachowawczego w tym rehabilitacji. A skoro i tak czeka nas rehabilitacja to może warto od niej zacząć swoje leczenie.
3. Operacje chirurgiczne nie są bardziej skuteczne od leczenia zachowawczego.
Powszechnie uważa się, że leczenie chirurgiczne jest najskuteczniejszą forma leczenia bólu kręgosłupa. Niestety ta teza nie znajduje potwierdzenia w badaniach naukowych. Podsumujmy skuteczność najczęściej stosowanych zabiegów:
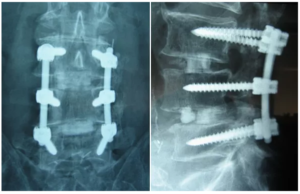
Stabilizacja kręgosłupa polega na złączeniu dwóch kręgów ze sobą. Uważa się, że dzięki temu kręgi nie będą podrażniać struktur znajdujących się pomiędzy nimi – dysku międzykręgowego, stawów międzywyrostkowych czy korzeni nerwowych. Tę metodę stosuje się w przypadku dyskopatii, kręgozmyku, stenozy kanału kręgowego, zmian zwyrodnieniowych oraz złamań. Jest to jedna z najczęściej wykonywanych operacji kręgosłupa. Jednak liczne badania porównujące leczenie poprzez chirurgiczną stabilizację kręgosłupa z leczeniem zachowawczym dowodzą, że skuteczność obu metod obecnie jest taka sama. Jeszcze w 1993 roku badania naukowe wykazały, że skuteczność tej operacji wynosi jedynie około 30%. Na szczęście od tamtych czasów sytuacja trochę się poprawiła i obecnie skuteczność operacji stabilizacji kręgosłupa wynosi około 60%. Co ciekawe skuteczność operacji w dużej mierze zależy od stanu psychicznego i sytuacji socjalnej pacjenta, a nie od stanu fizycznego jego kręgosłupa. Musimy także pamiętać, że połączenie dwóch kręgów ze sobą powoduje przeciążenie stawów powyżej i poniżej operowanych kręgów. To prowadzi do szybszego uszkodzenia tych stawów. Chirurdzy nazwali ten stan – zespołem segmentu przylegającego. Należy dodać, że po tej operacji możliwości rehabilitacji są znacznie ograniczone.
National Institute for Clinical Excellence (NICE) – instytucja zajmująca się opracowaniem wytycznych dla lekarzy w Wielkiej Brytanii nie rekomenduje wykonywania operacji stabilizacji kręgosłupa. Zastanawiające, że w Polsce jest to jedna z najczęściej wykonywanych operacji kręgosłupa.
2. Microdiscektomia.
Microdiscektomia to operacja polegająca na usunięciu części dysku międzykręgowego uciskającego na korzeń nerwu. Teoretycznie takie leczenie powinno przynosić bardzo dobre rezultaty. Mamy strukturę uciskająca na nerw, usuniemy ją i ból ustąpi. Bezpośrednio po zabiegu wydaje się, że ta metoda jest skuteczna. Jednak w porównaniu z leczeniem zachowawczym jej rezultaty nie zachwycają, również w tym wypadku leczenie zachowawcze jest równie skuteczne jak leczenie operacyjne.
Badacze porównali jak szybko sportowcy po takiej operacji wrócą do uprawiania swoich ukochanych dyscyplin w porównaniu do sportowców leczonych zachowawczo. Okazało się, że niezależnie od metody leczenia sportowcy tak samo szybko wracali do sportu. Jest to o tyle zaskakujące, że sportowcy to generalnie młodzi, dbający o swój organizm ludzie. Czas regeneracji u takich ludzi generalnie jest bardzo krótki. W tym wypadku jednak, ten teoretycznie drobny zabieg powodował na tyle duże zmiany, że regeneracja organizmu zajmowała tyle czasu co cały proces rehabilitacji pacjentów nie operowanych.
3. Vertebroplastyka z kyfoplastyką balonową
Vertebroplastyka z kyfoplastyką balonową to stosunkowo mało inwazyjny zabieg wstrzyknięcia specjalnego cementu do złamanego kompresyjnie trzonu kręgu. Zabieg ten ma na celu odtworzenie prawidłowego kształtu kręgu i stabilizację złamania. Ma to złagodzić dolegliwości bólowe i przyspieszyć powrót do zdrowia. Niestety jak wiele zabiegów chirurgicznych i ten zabieg został wprowadzony do masowego użycia bez odpowiednich badań jego skuteczności. Kiedy już te badania wykonano okazało się, że leczenie złamań kompresyjnych kręgosłupa metodą vertebroplastyki nie jest skuteczniejsze od placebo. Potwierdziło to pięć niezależnych badań. Jak mówi raport American Society for Bone and Mineral Research standardowe zastosowanie vertebroplastyki jest obecnie niewskazane.
Generalnie skuteczność operacji kręgosłupa szacuje się na około 60%. Co niestety pozostawia 40% pacjentów wymagających dalszego leczenia. Powstał nawet specjalny termin określający nieudane operacje – failed back surgery syndrom (FBSS) – syndrom nieudanej operacji kręgosłupa. Pacjenci cierpiący na FBSS stanowią poważne wyzwanie dla współczesnej medycyny. Przede wszystkim stan psychiczny tych pacjentów bardzo się pogarsza. Wiadomo również, że stan psychiczny ma ogromny wpływ na odczuwanie bólu. Wiemy też, że ponowna operacja kończy się powodzeniem tylko w około 15% przypadków. Leczenie farmakologiczne często kończy się uzależnieniem od opioidowych leków przeciwbólowych. Szacuje się, że 20% osób uzależnionych od opioidowych leków przeciwbólowych w USA cierpi na FBSS. Nawet 78% pacjentów z FBSS nie jest w stanie normalnie pracować i ma obniżony komfort życia.
Cochrane Library – jedyna niezależna instytucja zajmująca się oceną skuteczności różnych metod leczenia stwierdziła, że brakuje dowodów wyższej skuteczności leczenia operacyjnego nad leczeniem zachowawczym aby je rekomendować. Jednocześnie przypomniała, że leczenie operacyjne niesie za sobą ryzyko powikłań, a wśród pacjentów leczonych zachowawczo powikłania nie występują.
4. Operacje chirurgiczne niosą ze sobą ryzyko powikłań.
Ktoś czytający ten artykuł może sobie pomyśleć, że skoro operacje są tak samo skuteczne jak leczenie zachowawcze to może lepiej poddać się szybkiej operacji niż męczyć się na rehabilitacji. Niestety leczenie operacyjne od leczenia zachowawczego odróżnia bardzo ważny aspekt. Leczenie operacyjne niesie ze sobą ryzyko licznych powikłań. W zależności od badań ilość powikłań może sięgać nawet 45%! Do najczęstszych należą infekcje, w tym infekcje wymagające ponownej operacji, uszkodzenie opony twardej rdzenia kręgowego i wyciek płynu mózgowo-rdzeniowego, zakrzepica żył głębokich w tym zator tętnicy płucnej, ból spowodowany nieprawidłowym umieszczeniem śrub i protez, wyciek cementu poza trzon kręgu, infekcje dróg moczowych i wiele innych. Średnio 25% operacji kończy się powikłaniami. Opublikowane w 2016 roku badania pokazują, że pacjenci po operacji na kręgosłupie szyjnym są 50% bardziej narażeni na zachorowanie na zarastające zapalenie torebki stawu ramiennego inaczej zamrożony bark. Bardzo bolesne schorzenie. Ponadto należy dodać że nawet 30% pacjentów wymaga ponownej operacji.
5. Operacje chirurgiczne są niezwykle drogie.
W tym momencie wielu czytelników pomyśli sobie: to nie mój problem, NFZ płaci. Niestety, to Ty drogi czytelniku za to płacisz. NFZ jest utrzymywany z budżetu państwa czyli z Twoich podatków. Jak powszechnie wiadomo budżet państwa stale się nie domyka i ciągle na coś brakuje. Na przykład na leczenie. Zapisy do lekarzy specjalistów przyjmowane są nawet kilka lat na przód, a kolejki na operację w specjalistycznym szpitalu mogą wynosić ponad 10 lat. W tej sytuacji szukanie oszczędności wydaje się priorytetem. A niestety tak nie jest.
Średnia cena operacji chirurgicznej kręgosłupa wynosi blisko 20 tysięcy złotych! Jeżeli doliczymy do tego koszty leczenia powikłań w tym ponownej operacji to suma ta zdecydowanie wzrasta. W Polsce wykonuje się około 10 tysięcy takich operacji za które płaci NFZ. To daje nam w sumie 200 milionów złotych plus koszty leczenia powikłań i ponownych operacji. Zastanawiające jest, że lekarze wysyłają chorych na 10 -20 zabiegów fizykoterapii ( terapia ultradźwiękami, prądami itp). Generalnie mało skutecznych za to tanich – średni koszt nie przekracza tysiąca złotych. Jeśli ta terapia nie pomoże to kierują swoich pacjentów do neurochirurgów, których leczenie kosztuje 20000 pln! Za 20 tysięcy złotych mógłbyś drogi pacjencie wykupić sobie około 200 wizyt rehabilitacyjnych w prywatnym gabinecie. Z terapeutą do Twojej wyłącznej dyspozycji, z najlepszymi zabiegami, indywidualnie dobranym programem leczenia, bez kolejek i czekania. Warto się nad tym zastanowić wiedząc że skuteczność takiego leczenia jest taka sama jak leczenia operacyjnego, a nie niesie ze sobą ryzyka powikłań.
Chirurgiczne leczenie dolegliwości bólowych kręgosłupa powinno być ostatecznością. Dziwi zachowanie wielu lekarzy namawiających, a czasem wręcz straszących swoich pacjentów w celu wyrażenia zgody na operację. Zwłaszcza w przypadku gdy dolegliwości zaczęły ustępować samoistnie lub po leczeniu zachowawczym.
Podsumowując trzeba podkreślić że operacje chirurgiczne bywają konieczne. W przypadku niekontrolowanego oddawania moczu i kału lub niedowładu kończyny należy bezwłocznie poddać się operacji. Jednak w pozostałych przypadkach zawsze należy zacząć leczenie od rehabilitacji. Dobry osteopata czy fizjoterapeuta potrafi pomóc w nawet bardzo trudnych przypadkach. Warto poszukać specjalisty łączącego terapię manualną z terapią ruchem. Według wspomnianego już National Institute for Clinical Excelence takie skojarzenie terapii daje najlepsze efekty.
Literatura:
James R. Daniell and Orso L. Osti
Failed Back Surgery Syndrome: A Review Article
Asian Spine J. 2018 Apr; 12(2): 372-379.
Tero Matti Irmola, MD; Arja Häkkinen, Prof; Salme Järvenpää, MSc; Ilkka Marttinen, MD; Kimmo Vihtonen, MD, PhD; Marko Neva, MD,
Reoperation Rates Following Instrumented Lumbar Spine Fusion
Spine. 2018;43(4):295-301.
Reiman MP, Sylvain J, Loudon JK, Goode A
Return to sport after open and microdiscectomy surgery versus conservative treatment for lumbar disc herniation: a systematic review with meta-analysis.
Br J Sports Med. 2016 Feb;50(4):221-30.
Yuan-Chuan Chen, Ching-Yi Lee, Shiu-Jau Chen Narcotic Addiction in Failed Back Surgery Syndrome
Cho JH, Lee JH, Song KS, Hong JY, Joo YS, Lee DH, Hwang CJ, Lee CS
Treatment Outcomes for Patients with Failed Back Surgery.
Pain Physician. 2017 Jan-Feb;20(1):
Marlene Busko
Spinal Fusions Ineffective for Fracture Pain, Says ASBMR
Kang JH, Lin HC Tsai MC Chung SD
Increased Risk for Adhesive Capsulitis of the Shoulder following Cervical Disc Surgery.
Sci Rep. 2016 May 27;
Gugliotta M, da Costa BR Dabis E, Theiler R, Jüni P, Reichenbach S, Landolt H, Hasler P
Surgical versus conservative treatment for lumbar disc herniation: a prospective cohort study.
BMJ Open. 2016 Dec 21;6(12)
Parker SL, Mendenhall SK, Godil SS, Sivasubramanian P, Cahill K, Ziewacz J, McGirt MJ.
Incidence of Low Back Pain After Lumbar Discectomy for Herniated Disc and Its Effect on Patient-reported Outcomes.
Clin Orthop Relat Res. 2015 Jun;473(6)
Ian Harris. Surgery, the Ultimate Placebo.